항혈전제 복용 환자에서 내시경 검사와 조직 생검
Management of Antithrombotics before Endoscopy and Biopsy
Article information
Trans Abstract
Antithrombotics are increasingly used for the management and prevention of cardiovascular diseases, and endoscopists often have to decide whether to continue or stop these medications before endoscopy. The development of novel antithrombotics, such as direct oral anticoagulants, has complicated their management before endoscopy. Although the discontinuation of anticoagulants may decrease the incidence of bleeding after endoscopic procedures, discontinuation may also lead to more serious cardiovascular complications. Although the majority of current practice guidelines recommend continuation of antithrombotics before elective endoscopy and biopsy, surveys have shown that many endoscopists do not adhere to these guidelines, probably due to legal aspirations from post endoscopic bleeding. Thus, we examined the current guidelines for the management of antithrombotics before endoscopy.
서 론
항혈전제는 아스피린과 같은 항혈소판제와 와파린과 같은 항응고제를 포함하여 지칭한다. 최근에 심뇌혈관 질환이 증가하면서 이들 질환의 예방 및 치료를 위하여 항혈전제를 복용하는 환자들이 증가하고 있다[1]. 따라서 항혈전제 복용 환자에서 진단 또는 치료 목적의 위내시경 검사를 시행하는 경우를 임상에서 종종 접하게 된다. 항혈전제 복용 환자에서 위내시경 및 조직검사를 시행하면 출혈이 발생할 위험이 있으나 출혈 예방을 위하여 항혈전제 복용을 중단하면 더욱 심각한 심뇌혈관계 합병증이 발생할 수 있다[2]. 또한 환자에 따라서는 항응고제와 항혈소판제를 동시에 복용하거나 두 가지 이상의 항혈소판제를 복용하는 경우도 있어서 내시경 검사 전에 이들 약물을 어떻게 중단할지 결정하기 어려운 경우가 많다. 최근에 새로운 항혈소판 제와 항응고제들도 많이 사용되고 있어 내시경의는 이들 새로운 항혈전제의 작용 기전과 작용 시간을 대략적으로 알고 있어야 검사 전에 적절하게 약물의 복용 및 중단 여부를 결정할 수 있다. 이번 종설에서는 내시경 검사 전 항혈전제 복용과 관련된 최근 가이드라인을 소개 및 비교하였으며, 이를 토대로 국내에서 내시경 검사 전에 항혈전제의 복용 중단 여부와 관련하여 제언을 하고자 한다.
본 론
1. 항혈전제의 분류
항혈전제는 통상적으로 항혈소판제와 항응고제로 분류된다. 항혈소판제에는 아스피린과 thienopyridines (e.g., clopidogrel) 등이 포함되며 항응고제에는 와파린, 헤파린, 직접 경구용 항응고제(direct oral anticoagulants, DOACs)들이 포함된다. 이들 항혈소판제와 항응고제 각각의 종류와 작용 시간을 숙지하면 내시경 검사 전 약 중단 시기와 재복용 시기를 결정할 수 있다. 임상에서 환자들이 항혈전제를 복용하는 방법은 크게 네 가지로 분류할 수 있다 [3]. 그것은 1) 한 개의 항혈소판제 복용, 2) 두 개의 항혈소판제 복용(dual antiplatelet therapy, DAPT), 3) 항응고제 복용, 4) 3가지 항혈소판제 복용 또는 항혈소판제와 항응고제를 복용하는 경우이다. 이 중에서 3가지 항혈소판제 복용 또는 항혈소판제와 항응고제를 복용하는 환자에서 내시경 검사 전에 약물의 중단 및 재복용과 관련된 연구들은 전무한 실정이다. 따라서 이들 환자에서는 내시경 검사 전에 약물의 중단 여부는 개별적으로 접근할 것을 권고하고 있다. 본고에서는 4)군의 경우를 제외한 나머지 1)에서 3)군 각각에 대하여 내시경 검사 전에 약물의 중단 시기와 관련하여 기술하고자 한다.
2. 내시경 시술의 출혈 위험성
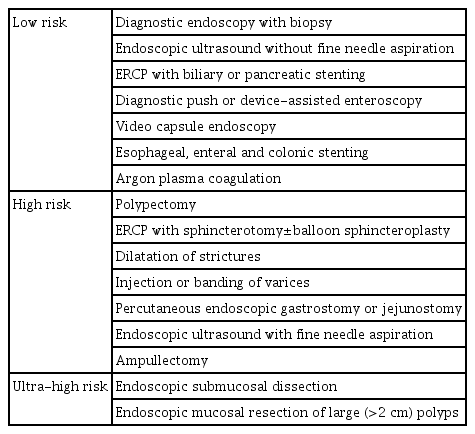
내시경 시술은 출혈 발생 위험도에 따라서 고위험 시술과 저위험 시술로 분류할 수 있다. 통상적으로 출혈 위험도가 1% 미만인 시술을 저위험 시술로 분류하며, 이외의 시술은 고위험 시술로 분류한다. 유럽 가이드라인에서는 내시경 시술을 고위험 시술과 저위험 시술로 분류하였으나, 아시아 가이드라인에서는 고위험 시술을 세분화하여 내시경 점막하 박리술(endoscopic submucosal dissection, ESD)과 >2 cm 용종에 대한 내시경 점막 절제술(endoscopic mucosal resection)을 초고위험 시술(ultra-high risk procedure)로 분류하였다(Table 1) [3,4]. 두 가 이드라인에서는 상부위장관내시경, 소장내시경, 대장내시경의 진단 검사 및 점막 생검은 출혈의 위험도가 낮은 저위험 시술로 분류하고 있다. 이외에도 진단적 목적의 내시경적 역행성 췌담관 조영술 및 세침 흡인을 시행하지 않는 내시경 초음파와 캡슐내시경도 저위험 시술에 포함된다.
3. 저위험 시술 전 항혈전제의 관리
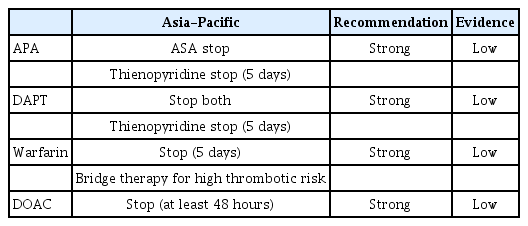
유럽 가이드라인과 아시아 가이드라인 모두 상부위장관내시경 검사 및 점막 생검 전에 항혈소판제, DAPT, 와파린을 중단할 필요가 없는 것으로 권고하고 있다(Table 2). 그러나 이들약제를 복용하는 환자에서 상부위장관내시경 검사 및 조직 생 검시 출혈 위험도를 조사한 무작위 배정 연구(randomized controlled trial)는 한 개만 보고되고 있다[5]. 이 연구에서는 상부위장관내시경 검사를 시행받은 환자 600명을 무작위로 아스피린 투여군과 클로피도그렐 투여군으로 배정하여 조직 생검을 시행하였다. 그 결과 아스피린 투여군의 환자 한 명에서 임상적으로 의미 없는 출혈이 발생한 것으로 보고하였다. 이 연구 결과를 토대로 항혈소판제를 복용하는 환자에서 약물을 복용하더라도 상부위장관내시경 검사 및 조직 생검의 출혈 위험도는 낮을 것으로 추정된다. 그러나 DAPT, 와파린을 복용하는 환자에서 상부위장관내시경 검사 및 조직 생검시 출혈의 발생을 조사한 무작위 연구는 없다. 한 후향적 연구에서 항혈전제를 두 가지 이상 복용하는 30명의 환자들에서 상부위장관내시경 검사 및 조직 생검을 시행한 결과 출혈이 없었다고 보고하고 있다[6]. 따라서 유럽 및 아시아 가이드라인에서는 DAPT 및 와파린을 복용하면서 상부위장관내시경 검사 및 조직 생검을 해도 되지만 그 근거수준은 낮음(low quality of evidence)으로 권고한다[3,4,7]. 상부위장관내시경 전에 DOAC 복용과 관련해서는 유럽 및 아시아 가이드라인에서 다르게 권고하고 있다. 유럽 가이드 라인에서는 내시경 조직 생검의 출혈 위험이 낮지만 DOAC를 복용하는 환자들에서 생검 후 출혈 발생을 조사한 연구가 없으므로 검사 당일 아침에는 약 복용을 중단할 것을 권고하고 있다. 반면에 아시아 가이드라인에서는 내시경 조직검사 후에 출혈 발생의 위험이 낮으니 시술 당일 아침에도 DOAC를 복용해도 되는 것으로 권고하고 있다.
4. 고위험 및 초고위험 시술 전 항혈전제의 관리
아시아 가이드라인에서는 ESD와 2 cm보다 큰 용종에 대한 용종 절제술을 출혈 발생의 위험이 높은 초고위험 시술로 분류하고 있다[3]. 이와 같은 시술을 하는 경우에는 가급적이면 항혈전제의 복용을 중단할 것을 권고하고 있다(Table 3). 고위험 시술에서 아스피린을 중단할 필요는 없지만 초고위험 시술에서는 중단할 것이 권고된다. Thienopyridine과 같은 항혈소판제는 고위험/초고위험 시술 5일 전에 복용을 중단하고 지혈이 확인된 후에는 가급적 빨리 재복용할 것이 권고된다. DAPT를 복용하는 환자에서 초고위험 시술을 하는 경우에는 두 가지 항혈소판제의 복용을 모두 중단하는 것을 고려해야 하며, 고위험 시술을 하는 경우에는 아스피린은 복용하면서 thienopyridine은 시술 5일 전부터 중단하는 것을 고려할 수 있다. 와파린은 시술 5일 전부터 복용을 중단하는 것이 좋으며 색전증의 발생이 높은 환자들에서는 heparin bridge therapy를 할 것을 권고한다. DOAC의 경우에는 시술 48시간 전에 약 복용을 중단하고 시술 후 지혈이 충분히 된 경우에는 재복용하도록 권고한다. DOAC는 약의 발현 시간이 빠르기 때문에 색전증의 위험이 높은 환자라 하더라도 heparin bridge therapy가 불필요한 것으로 권고된다[3].
최근 국내의 한 연구에서 ESD를 시행받은 환자들 중에서 항혈전제를 복용하던 환자 399명을 조사한 결과 지연 출혈의 발생은 10.0%인 것으로 보고하였다[8]. 이 연구에서는 시술 후에 항혈전제의 복용을 지속하는 경우에는 지연 출혈이 발생하는 경우가 15.9%로 대조군의 5.1%보다 높았다. 또한 heparin bridge therapy를 받는 환자에서 지연 출혈이 발생하는 경우가 35.9%로 대조군의 10.0%보다 높은 것으로 보고하였다. 일본의한 연구에서는 DOAC 중에서 rivaroxaban을 복용하는 경우 dabigatran을 복용할 때에 비하여 출혈이 발생할 위험이 높은 것으로 나타났다[9]. 또한 heparin bridge therapy를 시행하는 경우에 출혈의 발생 위험이 증가하는 것으로 보고하였다. 유럽의 다른 연구에서는 항혈전제 복용 환자 529명에서 저위험 및 고위험 내시경 시술 후의 지연성 출혈의 발생을 조사하였다. 그 결과 지연성 출혈이 저위험 시술에서는 1.8%, 고위험 시술에서는 19.3%에서 발생한 것으로 나타났다. 이 연구에서 고위험 시술 시 heparin bridge therapy를 시행하는 경우 출혈의 위험이 높은 것으로 나타났다. 따라서 항응고제를 복용하는 환자에서 고위험 시술을 계획할 때 heparin bridge therapy는 혈전 색전증의 위험이 높은 소수의 환자들에게서만 도움이 될 것으로 추정할 수 있다. 아시아 가이드라인에서는 CHA2DS2-VASc score (congestive heart failure, hypertension, age >75 years, DM, prior strokes or TIA or thromboembolism, vascular disease, age 65-74 years, female) >5인 환자에서 heparin bridge therapy를 권고하지만 미국 가이드라인에서는 CHA2DS2-VASc score >2인 환자에서 heparin bridge therapy를 권고하고 있다[3,7].
5. 상부위장관 출혈이 발생한 환자들의 항혈전제의 재복용 시기
심혈관 색전증의 발생 위험이 높은 환자에서 상부위장관 출혈이 발생한 경우 지혈이 되면 항혈소판제를 재복용하는 것이 권고된다. 이에 대한 근거로는 2010년에 발표된 무작위 배정 연구가 있다[10]. 이 연구에서 궤양 출혈이 발생한 환자에서 아스피린을 재복용한 군과 대조약을 복용한 군을 비교하였을 때 30일 후에 재출혈의 발생에는 차이가 없으면서 아스피린 복용군에서 사망률이 유의하게 감소한 것으로 보고하였다. DAPT를 복용하는 환자에서 출혈이 발생한 경우에는 가급적 아스피린의 복용은 지속하도록 권고되고 있다. 이는 관상동맥 중재 시술을 받은 환자들에게서 클로피도그렐만 중단하였을 때 스텐트 내 혈전 발생까지의 시간이 122일이 걸렸으나 두 가지 항혈소판제를 모두 중단하는 경우에는 빠르면 7일 이내에 색전증이 발생하였다는 연구에 근거한다[11]. 마찬가지로 와파린이나 DOAC와 같은 항혈전제를 복용하는 환자에서 상부위장관 출혈이 발생한 경우에도 지혈이 된 후에는 가급적 빨리 항혈전제를 재복용할 것이 권고된다. 이는 출혈이 발생한 환자에서 지혈 후에 항응고제를 재복용하는 경우에 사망률이 낮았다는 여러 연구 결과를 토대로 한다[12-15]. 그러나 정확한 재복용 시점에 관련된 연구는 없어서 아시아 가이드라인에서는 지혈이 된 후에는 가급적 빨리 항혈전제를 재복용할 것이 권고된다.
결 론
유럽 및 아시아 가이드라인에서 공통적으로 항혈전제를 복용하는 환자에서 진단적 목적의 위내시경 검사 전에 약 복용을 중단할 필요는 없는 것으로 권고하고 있다. 다만 항혈전제 중에서 DOAC의 경우에는 유럽 가이드라인에서는 내시경 검사 당일에는 약 복용을 중단하도록 권고하며, 아시아 가이드라인에서는 검사 당일에도 복용을 중단하지 않아도 되는 것으로 권고한다. 이렇듯 가이드라인에서 위내시경 검사 전에 항혈전제를 중단하지 않도록 권고하고 있으나 실제 진료 현장에서는 이것이 잘 지켜지지 않는 것으로 보인다. 미국에서 시행한 한 설문조사에서 과반수에 가까운 의사들이 환자들에게 내시경 검사 전에 아스피린의 복용을 중단하도록 권하는 것으로 나타났다[16]. 또 다른 연구에서도 많은 의사들이 내시경 전에 항혈전제의 복용을 중단하도록 권하며 항혈소판제를 중단하는 비율보다 더 높은 비율로 항응고제의 복용을 중단할 것을 권유하는 것으로 보고하였다[17]. 이러한 설문 연구들은 대부분의 내시경의들이 항혈전제를 복용하는 환자에서 점막 생검 후 출혈의 발생을 염려하기 때문일 것으로 생각된다. 그러나 내시경 검사 전에 항혈전제의 복용을 중단한 후에 심각한 뇌심혈관 합병증이 발생할 수 있음을 내시경의는 항상 염두해 두어야 되겠다. 현재의 지침은 진단적 목적의 위내시경 검사 및 조직 생검을 시행하는 경우에는 항혈전제의 복용을 중단하지 않는 것으로 권고하고 있다. 이러한 현재의 지침을 잘 숙지하고 환자의 여러 임상 상황을 고려하여 적용해야 하겠다.
Notes
No potential conflict of interest relevant to this article was reported.